Wundheilung
Was wird unter primärer und sekundärer Wundheilung verstanden?

Primäre Wundheilung
Voraussetzungen:
- Wundgebiet muss sauber, keimfrei und gut durchblutet sein
- Glatte und eng aneinander liegende Durchtrennung der Wundränder
-> Wunde kann genäht bzw. geklammert werden und zügig abheilen (ca. 10-12 Tage)
Beispiel: Aseptisches OP-Wunden, frische infektionsfreie Verletzungen, die nicht älter als 4-6 Stunden sind
Sekundäre Wundheilung
- Wenn Wunde zerklüftet, sehr tief, stark verschmutzt, älter als 6 Stunden ist
- Offene Heilung (kein Verschließen durch Klammerung/Naht): Wunde granuliert von unten nach oben zu, bis sie vom Rand her Epithelgewebe ausbildet
- Nicht sehr belastungsstabile Narbe bleibt zurück
Beispiel: Verbrennungen, Dekubitus, diabetisches Fußulkus, Ulcus cruris
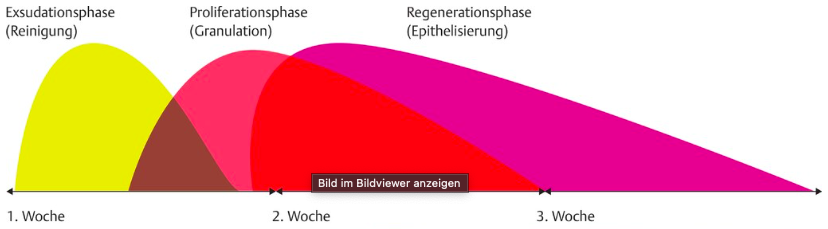
In welche Phasen wird die Wundheilung unterteilt?

Wenige Minuten nach Verletzung beginnt ein komplexer Wundheilungsprozess:
- Exsudationsphase oder Reinigung-, Inflammations- oder Entzündungsphase
- Wunde blutet, Exsudat tritt aus (Ausschwemmung von Bakterien, Fremdkörper)
- Zelleigene Substanzen bewirken Entstellung der geschädigten Gefäße bis die Blutgerinnung eintritt (Wunde wird durch das gebildete Fibrin verklebt)
- Makrophagen bauen in der Wunde Fremdkörper, Bakterien und Zelltrümmer durch Phagozytose ab
2. Proliferationsphase oder Granulationsphase
- Neues, gefäßreiches Granulationsgewebe (tiefrote Farbe, fruchtglänzende, körnige Oberfläche) entsteht durch die Festigung des neuen Gewebes durch die Produktion von Kollagen, durch das Einspielen von Kapillargefäßen und Anlagerung von Endothelzellen
3. Regenerationsphase oder Epithelisierungsphase
- Fibroblasten wandeln sich in Fibrozyten und Myofibroblasten um -> Oberfläche zieht sich zusammen
- Epithelzellen überziehen Granulationsgewebe mit feinem Epithel
- Wunde verschließt sich allmählich durch Mitose (Zellkernteilung)
Durch welche Faktoren kann die Wundheilung gestört werden?

Lokale Störfaktoren
Von außen einwirkende, zum Teil sichtbare Störfaktoren.
- Keimbesiedelung
- Fremdkörper in der Wunde
- Ödeme, Hämatome
- Trockener, die Wundheilung störender Schorf
- Unzureichende Ruhigstellung
- Austrocknung, Auskühlung der Wunde
- Hypergranulation, hypertrophes Narbengewebe
- Wund- oder Nahtdehiszenz
- Vorgeschädigtes Gewebe
- Ungünstige Lokalisation der Wunde
- Spannung der Wundränder
Systemische Störfaktoren
Systematische Grunderkrankungen/allgemeine Faktoren, die den gesamten Organismus betreffen.
- Grunderkrankungen wie Diabetes mellitus, chronisch venöse Insuffizienz, arterielle Durchblutungsstörungen
- Hohes Alter
- Allgemeinzustand (Stress, Rauchen, Bewegungsmangel, Immunschwäche, Schmerzen)
- Ernährung (Falsche Ernährung, zu wenig Flüssigkeit)
- Medikamente (z.B. Antibiotika)
- Systemische Infektionen
- Psychische Belastungen
-> Für erfolgreiche Wundbehandlung zunächst auf die lokalen und systematischen Störfaktoren reagieren und die Grunderkrankungen behandeln.
Literatur
Protz, K. & Timm, J. H. (2020): Wundmanagement. In: I care Pflege (S. 666-691). Stuttgart: Thieme.

